Jag tror alla som jobbar i vården någon gång har gått hem en dag från jobbet och tänkt: gjorde jag något av värde idag?
Det kan handla om meningslös tid som lagts på strulande journalsystem, dåligt fungerande samverkan eller utvecklingsdagar med inspirationsföreläsare, men också på ens kärnuppdrag: patientarbetet. Oavsett varför så väcker det en frustration – kanske till och med en förtvivlan. För att hitta en lösning behöver vi förstå problemet.
En som är bra på att beskriva problem med vården är den alltid lika läsvärda Fanny Nilsson. Hon har skrivit en bra artikel om sjukvårdens utmaningar i och med ekonomiska besparingar, konstant utveckling av nya behandlingar och förändrad demografi. Artikeln är skriven utifrån ett medicinskt perspektiv, men jag tycker det vore intressant att fundera över hur vi psykologer ska hantera de problem som Fanny lyfter.
Hon beskriver en typisk patient i vården idag: äldre, många olika typer av besvär, kraftigt medicinerad och runtbollad mellan olika specialiserade mottagningar. Varje enskild läkare har i uppgift att titta på just den sjukdom hen är inriktad på; att se över hela patientens medicinlista, dess eventuella biverkningar och patientens egna önskemål – det blir ingens uppdrag.
Det leder till en ökning av lågvärdevård – vård som är defensiv, som inte kan kritiseras, men heller inte nödvändigtvis ökar patientens livskvalitet:
Det är ett samlingsbegrepp för åtgärder med låg eller ingen nytta: onödiga kontroller och undersökningar, mediciner utan effekt. Enligt en rapport från OECD uppskattas hela 20 procent av sjukvårdskostnaderna gå till lågvärdevård. Allra värst är när lågvärdevård skadar – sjukvård är inte riskfritt.
Riktlinjer, personcentrerade vårdförlopp och vård- och insatsprogram tas fram i en strid ström. Dem har såklart sin plats; att sammanställa det samlade evidensläget i en viss fråga är tidskrävande för en enskild kliniker. Samtidigt är det precis som med den multisjuka patienten – ingen har ansvar för helheten. Som Fanny skriver finns forskning som tydligt visar att tiden är knapp och riktlinjerna många:
Begreppet Time needed to treat har senaste året etablerats av en svensk forskare, efter studier som visar att allmänläkare skulle behöva jobba 27 timmar om dagen om alla riktlinjer skulle följas. Läkarnas tid är begränsad, kontroller och insatser som subspecialisternas vårdprogram dikterar är omöjliga att följa.
Det finns såklart stora skillnader i hur medicinsk behandling, bedömning och utredning går till jämfört med hur terapi bedrivs. Det är sällan man hör – vilket kan vara fallet i fråga om mediciner – om patienter som går i 15 terapier samtidigt. Snarare är det ju så att terapi är få förunnat och att trösklarna hela tiden höjs för att enbart de med störst behov ska få tillgång till denna, relativt sett, resurskrävande insats.
Så vad kan vara exempel på lågvärdevård i en psykiatrisk/terapeutisk kontext?
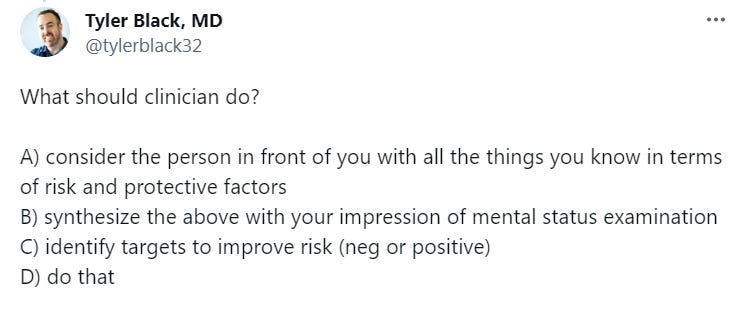
Strukturerade suicidriskbedömningar
Som jag skrivit om tidigare så finns det egentligen inget som talar för att vi kan förutse vem som kommer att begå självmord med någon större precision. Dessa bedömningar – så som de ofta utförs – är inte meningsfulla för patienten och ger oss inte nödvändigtvis den information vi behöver. Dem kan ofta bli robotaktiga utfrågningar som kan minska förtroendet för vården och skada alliansen – när den kanske är viktigare än någonsin.
Syftet verkar vara att skydda sin egen rygg; att inte kunna bli kritiserad om patienten skulle skada sig själv på något sätt. Det är såklart väldigt mänskligt att som vårdpersonal ha denna oro – jag kan relatera starkt. Det jag förespråkar är förändring i den övergripande synen på hur vi ska hantera patienter med suicidtankar.
Vad bör vi då göra? Jo:
Överdrivna bedömningar/utredningar som inte leder någonstans
Ofta när jag läser en patients journal så slås jag av hur mycket tid som lagts på bedömning och utredning, utan att patienten nödvändigtvis har fått särskilt mycket hjälp för orsaken till att hen sökte vård från början.
Ett typiskt fall kan se ut så här: patienten söker till sin vårdcentral. Träffar där en kurator för ett första besök. Kuratorn bedömer att det är ett komplext ärende och bokar in ytterligare ett besök samt ber patienten fylla i ett par frågeformulär. Efter andra besöket bedömer kuratorn att patienten nog tillhör specialistpsykiatrin. Kuratorn ber därför en psykolog från psykiatrin, som konsulterar mot vårdcentralen, att träffa patienten. Psykologen träffar patienten vid två tillfällen för att göra sin bedömning och skriver därefter en remiss till psykiatrin. Remissen tas emot och för att leva upp till vårdgarantin får patienten träffa en läkare/psykolog/kurator i psykiatrin för ett första besök. Patienten sätts därefter upp på väntelista till behandling/utredning. Väntetiden är ett år. Efter ett år får patienten träffa en ny psykolog/terapeut och eftersom så lång tid gått gör man ett nytt bedömningssamtal. Därefter påbörjas en behandling/utredning.
Det krävs ingen McKinsey-konsult för att se att här finns effektiviseringar att göra.
Utöver antalet besök som kan spenderas på bedömningar så finns även en fråga om vad dessa besök innehåller. Vår tidigare podgäst Daryl Chow skriver i ett nytt inlägg om hur viktigt första besöket är för att skapa motivation till en behandling:
In short, the Intake Model values information, the Engagement Model prioritises connection. We should focus more about what we are giving than what we are ‘in-taking.’
Our training over-emphasises on what is eliciting information. Instead, we need to focus more on developing a shared focus, that is, figuring out where a person is, where they need to go, and what they deeply care about.
Han kontrasterar alltså en modell som fokuserar på informationsinhämtning (tänk en M.I.N.I.-intervju precis enligt protokollet) mot en som försöker skapa en stark relation mellan terapeut och patient. Det är utan tvekan så att vi i vården behöver samla in information för att kunna göra vårt jobb, men frågan är hur sjukvårdens uppbyggnad – exemplifierat ovan – skapar incitament för att samla information kontra skapa en stark relation.
Jag tror att psykiatrin i stor utsträckning köpt en medicinsk modell här, där informationsinhämtning inte nödvändigtvis1 påverkar behandlingens resultat. En medicin har sin aktiva substans som verkar biologiskt oavsett vad läkaren säger. Men som Daryl Chow skriver:
If you stop to think about it, the helping profession, especially those that fall under talk therapies, is a strange profession. Our tools of healing are not tools, but our personhood. If we detach our personhood from the process--our experiences, knowledge, feelings and idiosyncratic nature of being--we risk creating distance in the space between us.
Terapi för sociala problem
I psykiatrin finns många personer som har svårt att etablera sig i samhället på det sätt som förväntas. Särskilt handlar det om att hitta – och behålla – en sysselsättning samt få till en stabil boendesituation. Självklart kan behandling av de psykiatriska tillstånd som gör att personen är i psykiatrin hjälpa till här. Behandling för social ångest kan göra att någon vågar gå till jobbet till exempel. Dock är vissa tillstånd av mer kronisk natur och behöver anpassning snarare än behandling.
Väl tajmade sociala insatser kan göra en mycket större skillnad för många patienter i psykiatrin än åratal av terapi: en anpassad arbetsplats som har kunskap om – och förståelse för – psykiatriska tillstånd; boendestöd och andra socialpsykiatriska insatser som stöttar upp vardagen; bistånd för att ha råd med busskort.
Det är min övertygelse att ett väl fungerande socialt skyddsnät för människor i behov kan vara betydligt mer hjälpsamt och kostnadseffektivt än 50 sessioner med den bästa terapeuten i världen.
Överdriven dokumentation
Dokumentation är ju inte vård i sig, men en nödvändig del av vården. Vi har alla en plikt att föra journal över det vi gör. Vi psykologer har också ofta arbetsuppgifter som kräver extra dokumentation så som olika typer av utredningar. Om dokumentation äter upp för mycket av vår arbetstid leder det till stress och mindre möjlighet att träffa patienter.
Fördelen för de medicinska professionerna när det kommer till dokumentation är att de har objektiva testvärden och undersökningar att hänvisa till. Dessa är ganska lätta att dokumentera på ett kortfattat sätt. Vi hjärnskrynklare däremot behöver sammanfatta mer esoteriska intryck och omdömen i vår journalföring – en vag känsla av något inte fungerar i turtagningen; en oförklarlig klump i magen; en oro; en blick som indikerar att personen menar något annat än den säger. Inte konstigt om det kräver fler ord.
Samtidigt så har jag läst alltför många journalanteckningar och utlåtanden som bara radar upp fakta på löpande band utan att jag får något grepp om helheten. Det är lätt hänt att skriva allt det man antecknat under besöket – då det ju ligger till grund för din bedömning – utan att sålla ut det viktigaste. I slutändan är det den kliniska bedömningen som är intressant.
Jag tror att det finns två bovar i dramat: dels en oro att ens bedömning ska ifrågasättas som leder till att man tar i med hängslen och livrem, dels en drillning från sin utbildning att ha belägg för alla sina påståenden, oavsett hur perifera de må vara.
Här finns faktiskt något att lära från läkarkåren. Är det några som bemästrar korta och koncisa journalanteckningar så är det, i min erfarenhet, de.
Det här var mina funderingar. Vad tänker du?
/Magnus
Det finns dock forskning på att läkarens bemötande påverkar effekten av deras behandling, se t.ex. https://www.vr-elibrary.de/doi/10.13109/zptm.2017.63.2.131