Är det dags för sjukvården att sluta ge livsstilsråd?
Och om den svaga evidensen för fysisk aktivitet vid depression.
En av de största utmaningarna vi i offentligt finansierad sjukvård står inför är de ökade “livsstilssjukdomarna” – sjukdomar som i hög grad påverkas av hur vi lever våra liv. Det naturliga exemplet är övervikt/fetma, men även sådant som högt blodtryck, cancer och smärta påverkas i mer eller mindre grad av livsstilsfaktorer.
Vi vet att vi skulle göra stora vinster i folkhälsan om fler människor tränade regelbundet, åt enligt livsmedelsverkets rekommendationer samt slutade röka och dricka alkohol. Det kan kännas som ett självklart beslut att då satsa resurser på att sjukvården ska arbeta inte bara med de sjukdomar som uppstår, utan också arbeta förebyggande och försöka förhindra att de ens uppstår.
För varje hjärtattack eller KOL-diagnos som vi kan förebygga finns stora positiva konsekvenser både för personen i sig, men också för samhället. Att därmed samla in information om patienters levnadsvanor och ge rådgivning om möjliga förändringar som skulle gynna hens hälsa blir helt enkelt en logisk följd.
Det finns bara ett litet problem: det verkar inte funka.
Ett exempel som dök upp nyligen är en debattartikel i Läkartidningen med den talande titeln: “Det vetenskapliga stödet för fysisk aktivitet på recept är inte starkt”. Artikeln går förtjänstfullt igenom de få studier som finns på Far. Man konstaterar att: “Sammantaget framstår det vetenskapliga stödet för Far som dåligt.”
Man lyfter också den viktiga frågan om undanträngningseffekter:
Fysisk aktivitet är bra för hälsan, men det är viktigt att inte blanda ihop detta med att Far har samma effekt. Hälsonyttan av livsstilsråd har generellt dåligt vetenskapligt stöd. Då fysisk inaktivitet är så vanlig riskerar vi undanträngning av vårdinsatser med betydligt större effekt. Det är dags att ompröva idén om att stillasittande livsstil i befolkningen ska motverkas genom råd från sjukvårdspersonal till en individ i taget. Det finns alternativ till denna dyra strategi med tveksam effekt.
Undanträngningseffekter handlar om att för varje gång man spenderar tid med att fråga om en patients träningsvanor så frågar man inte om något annat, till exempel varför de sökte vård från första början. Det är lätt att fram rekommendationer och riktlinjer som leder till bättre folkhälsa. Det är svårare att vara en psykolog på en vårdcentral med 30 minuter till godo och krav på sig att inte bara hjälpa personen med vad den faktiskt själv önskar utan dessutom pracka på hen tips om att äta frukost och att gå till utegymmet.
Utöver undanträngningseffekterna finns det också en implicit föreställning om att information om att det är bra att träna, äta nyttigt och sluta röka skulle vara okänt för patienter som kommer till vården. Löpsedlar om högt blodtryck, Instagram-konton om “clean eating” (som absolut inte är bantning men innebär exakt samma sak som bantning) och TV-reklam för nikotintuggumin är redan konstant närvarande i våra liv. Finns det verkligen någon som tror att livsstilsråden vi ger är nyheter för en enda person? Det hela blir en charad som dessutom riskerar att bli nedlåtande gentemot patienten.
Ytterligare ett problem är att ingen inom sjukvården har ansvar för helheten. Om du är en patient som är till exempel är överviktig blir ju följden att det ska diskuteras på varje vårdbesök. Oavsett om du söker för att ta bort öronvax, för att sy ett sår eller för att du har ångest. Ett annat exempel är under graviditeten när råd om livsstil är väldigt vanligt förekommande.
Vad blir följderna för patienten av att konstant påminnas om sin vikt? Det beror såklart mycket på individen. Men att gå ner i vikt är, som vi idag har stor kunskap om, enormt svårt – i alla fall om man ska hålla den nya vikten över tid. Att då varje gång man söker vård få höra att det vore bra att tappa några kilo tror jag kan göra mer skada än nytta.
Som jag skrev om i mitt inlägg om övervikt och ansvar finns en hel del moraliserande kring dessa frågor. Trots att vi idag har mycket data på att även gedigna rådgivningsinsatser inte har någon större effekt finns det vissa som tror stenhårt på det. Jacob Gudiol skriver bra om detta på Instagram:
Vi är i vården vana att utgå från evidens och att väga fördelar med en behandling mot riskerna med densamma. I en ny översikt som går igenom riktlinjerna från Storbritanniens svar på SBU (NICE) drar man följande slutsats:
Few NICE recommendations of lifestyle interventions are supported by reliable evidence. While this finding does not contest the beneficial effects of healthy habits, guidelines recommending clinicians to try to change people’s lifestyle need to be reconsidered given the substantial uncertainty about the effectiveness, harms, and opportunity costs of such interventions.
Vad är det som gör att det förespråkas rådgivande samtal om livsvanor när vinsten är så liten och riskerna tydliga?
Jag tror att ett svar är brist på psykologisk insikt om hur svåra beteendeförändringar är, och vilka risker som finns i att om och om igen påtala människors hälsoproblem utan att ge dem några användbara verktyg.
Bortom frågan om huruvida livsstilsråd har någon mening finns också frågan om vilken påverkan livsstilen har på det vi främst arbetar med: psykiatriska diagnoser. Att det generellt sätt är bra för hälsan att vara fysiskt aktiv, ha bra sömnrutiner och äta regelbundet är självklart. Men när det kommer till mer specifika forskningsfrågor är vetenskapen inte särskilt tydlig.
Ett av de mer studerade forskningsfrågorna är effekten av fysisk aktivitet för depression. Det är lätt utifrån den diskussion som förs i samhället i stort (ledd av bland annat Anders Hansen) att tro att evidensen för fysisk aktivitet vid depression borde vara god. En närmre titt på forskningsunderlaget är inte särskilt övertygande.
I en genomgång av de studier som gjorts drar Gideon Meyerowitz-Katz slutsatsen:
What does this all mean? Well, the take-home is not that exercise is useless for depression, or mental health generally. We couldn’t possibly make that claim based on the evidence.
Rather, what we see is that when you look at mostly bad studies, there’s a massive benefit for exercise on depression. When you restrict your view to only those papers that appear to have been conducted in a rigorous fashion, the benefit for exercise doesn’t disappear, but it does reduce substantially to the point where it’s hard to differentiate from no benefit at all.
Denna bild från hans Twitter sammanfattar också läget ganska bra:

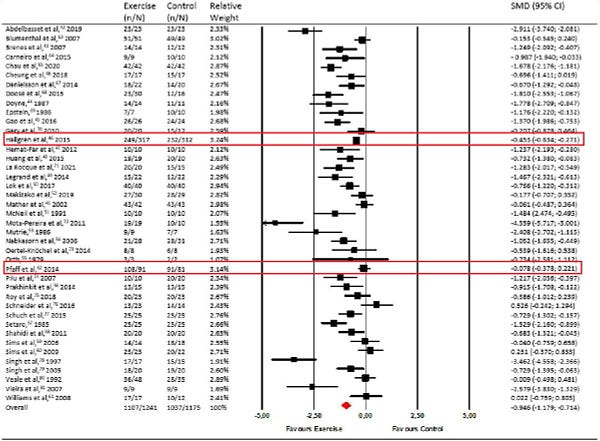
Den genomsnittliga studien i den senaste forskningsöversikten hade 20 deltagare. Att det gjorts massvis av studier med så få deltagare säger något sorgligt om hur forskningsvärlden fungerar. Inte desto mindre måste man konstatera: fysisk aktivitet för depression saknar evidens.
(Med det kan man såklart inte landa i att fysisk aktivitet är dåligt vid depression.)
Slutsatsen att dra av allt detta är alltså inte att vi ska sluta bry oss om folkhälsan. Problemet är bara att vi i sjukvården har svårt att ha en meningsfull påverkan på de faktorer som har bevisad effekt. Det handlar nämligen om svårare och mer komplexa saker än att ge råd – till exempel att göra det enklare att cykla, göra det dyrare att köpa läsk, se till att människor känner sig trygga när de joggar på kvällen, stödja föreningslivet och sänka kostnaden på grönsaker. Det handlar helt enkelt om strukturella förändringar långt bort från patientbesöket.
Huruvida politiker vill göra det som krävs för att förbättra folkhälsan handlar ofta om prioriteringar och ideologi. Vi i sjukvården kanske borde få ägna oss åt annat.
/Magnus




Riktigt intressant läsning för oss i primärvården!
👏👏